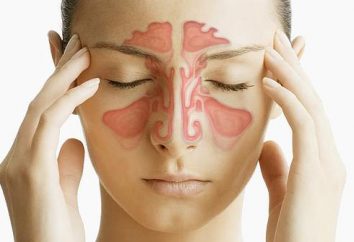
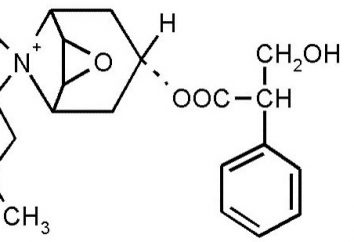
Problem niedoboru organów do przeszczepu ma zasadnicze znaczenie dla całej ludzkości jako całości. Około 18 osób umiera codziennie ze względu na brak dawców narządów i tkanek miękkich, nie czekając na swoją kolej. Przeszczepy narządów we współczesnym świecie przeważnie pochodzą od zmarłych, którzy podczas ich życia podpisali odpowiednie dokumenty dotyczące ich zgody na oddanie po śmierci.
Co to jest przeszczep?
Przeszczepianiem narządów jest usunięcie narządów lub tkanek miękkich od dawcy i przekazywanie ich do biorcy. Głównym kierunkiem transplantologii jest przeszczep ważnych narządów – czyli narządów, bez których istnienie jest niemożliwe. Te narządy są sercem, nerkami, płucami. Podczas gdy inne narządy, takie jak trzustka, mogą zastąpić terapię substytucyjną. Do tej pory wielką nadzieją na przedłużenie życia ludzkiego jest przeszczep narządu. Przeszczepianie było już z powodzeniem praktykowane. Jest to serce, nerki, wątroba, tarczyca, rogówka, śledziona, płuca, naczynia, skóra, chrząstka i przeszczep kostny, aby utworzyć tuszę, aby tworzyć nowe tkanki w przyszłości. Po raz pierwszy w 1954 roku przeprowadzono operację na transplantologii nerki w celu wyeliminowania ostrej niewydolności nerek, dawca był identycznym bliźniakiem. Przeszczepy narządów w Rosji po raz pierwszy przeprowadził akademik Petrovsky BV w 1965 roku.
Jakie są rodzaje przeszczepu?
Na całym świecie istnieje ogromna liczba osób chorych na schyłkową chorobę, którzy potrzebują przeszczepów narządów wewnętrznych i tkanek miękkich, ponieważ tradycyjne metody leczenia wątroby, nerek, płuc, serca dają tylko tymczasową ulgę, ale nie zmieniają stanu pacjenta. Przeszczepianie narządów istnieje w czterech typach. Pierwsza z nich – allotransplantacja – występuje, gdy darczyńca i biorca należą do tego samego gatunku, a drugi to ksenotransplantacja – obie osobniki należą do różnych gatunków. W przypadku, gdy przeszczep tkanek lub narządów występuje w bliźniach lub zwierzętach hodowanych w wyniku inbredu, operacja nazywana jest izotropem. W pierwszych dwóch przypadkach biorca może zmierzyć się z odrzuceniem tkanki, co jest spowodowane obroną immunologiczną ciała przed obcymi komórkami. I w pokrewnych osobnikach, tkanki zwykle się poprawiają. Czwarty rodzaj obejmuje autotransplantację – transplantację tkanek i narządów w obrębie jednego organizmu.
Wskazania
Jak pokazuje praktyka, sukces wykonanych operacji jest w dużej mierze spowodowany terminową diagnozą i dokładnym określeniem występowania przeciwwskazań, a także harmonogramem przeszczepu narządu. Przeszczepianie powinno być przewidywane biorąc pod uwagę stan pacjenta zarówno przed operacją, jak i po niej. Głównym wskazaniem do działania jest obecność nieuleczalnych wad, chorób i patologii, których nie można leczyć metodami terapeutycznymi i chirurgicznymi, a także zagrażającymi życiu pacjentom. Podczas przeprowadzania przeszczepu u dzieci, najważniejszym aspektem jest określenie optymalnego czasu na operację. Ponieważ specjaliści instytucji, takich jak Instytut Transplantologii, świadczą o tym, odroczenie operacji nie powinno odbywać się przez zbyt długo, ponieważ opóźnienie w rozwoju młodego organizmu może stać się nieodwracalne. Przeszczepianie jest wskazane w przypadku pozytywnej przewidywanej długości życia po operacji, w zależności od postaci patologii.
Przeszczepianie narządów i tkanek
W transplantologii najczęstszym jest autotransplantacja, ponieważ wyklucza niezgodność i odrzucenie tkanki. Najczęściej dochodzi do przeszczepu tkanki skóry, tkanki tłuszczowej i mięśniowej, chrząstki, fragmentów kości, nerwów, osierdzia. Przeszczepianie żył i naczyń jest powszechne. Stało się to możliwe dzięki rozwojowi nowoczesnej mikrochirurgii i sprzętu do tych celów. Głównym osiągnięciem transplantologii jest przeszczep palców od stopy do dłoni. Autotransplantacja obejmuje również transfuzję własnej krwi z dużą stratą krwi podczas interwencji chirurgicznych. Kiedy allotransplantacja jest najczęściej przeszczepiana do szpiku kostnego, naczyń, tkanki kostnej. Ta grupa obejmuje transfuzję krwi od krewnych. Transplantacja mózgu jest rzadko wykonywana, ponieważ ta operacja stoi w trudnych trudnościach, jednak u zwierząt, przeszczepianie poszczególnych segmentów jest z powodzeniem praktykowane. Przeszczep trzustki może powstrzymać rozwój tak poważnej choroby jak cukrzyca. W ostatnich latach udało się osiągnąć 7-8 z 10 przeprowadzonych operacji. W tym przypadku cały narząd nie jest całkowicie przeszczepiony, ale tylko jego część to komórki insularne, które produkują insulinę.
Ustawa o transplantacji narządów w Federacji Rosyjskiej
Na terytorium naszego kraju przemysł transplantacyjny reguluje ustawę Federacji Rosyjskiej z 22.12.92 "Przenoszenie narządów i (lub) tkanek osoby". W Rosji przeszczep nerki jest najczęściej wykonywany, rzadziej serce i wątroba. Prawo dotyczące przeszczepu narządów uznaje ten aspekt za sposób zachowania życia i zdrowia obywatela. Jednocześnie ustawodawstwo uważa, że priorytetem jest zachowanie życia dawcy w odniesieniu do zdrowia biorcy. Zgodnie z federalną ustawą o przeszczepieniu narządów, przedmiotami mogą być szpik kostny, serce, płuca, nerki, wątroba i inne narządy wewnętrzne i tkanki. Usunięcie narządów można przeprowadzić zarówno u żywych, jak i zmarłych. Przeszczepianie narządów odbywa się tylko za pisemną zgodą biorcy. Darczyńcy mogą być kompetentnymi osobami, które przeszły badania lekarskie. Transplantacja narządów w Rosji jest bezpłatna, ponieważ sprzedaż narządów jest zabroniona prawem.
Dawcy do przeszczepu
Według Instytutu Transplantologii każda osoba może stać się dawcą przeszczepu narządów. Dla osób poniżej osiemnastego roku życia konieczna jest zgoda rodziców na operację. Podpisując zgodę na oddawanie narządów po śmierci, przeprowadza się diagnozę i badanie lekarskie, co pozwala na określenie, które narządy mogą być przeszczepione. Nośniki HIV, cukrzyca, nowotwory, choroby nerek, choroby serca i inne poważne patologie są wykluczane z listy dawców przeszczepu narządów i tkanek. Związane przeszczepy są zwykle wykonywane w przypadku narządów parowanych – nerki, płuca, a także niewydolne narządy – wątroba, jelita, trzustka.
Przeciwwskazania do przeszczepu
Przeszczepianie narządów ma szereg przeciwwskazań ze względu na występowanie chorób, które mogą pogorszyć się w wyniku operacji i stwarzać zagrożenie dla życia pacjenta, w tym śmierć. Wszystkie przeciwwskazania są podzielone na dwie grupy: bezwzględne i względne. Absolutnie to:
- Choroby zakaźne innych organów na równi z tymi, które planują zastąpić, w tym obecność gruźlicy, AIDS;
- Zakłócenie funkcjonowania istotnych narządów, uszkodzenie ośrodkowego układu nerwowego;
- Nowotwory nowotworowe;
- Obecność wad rozwojowych i wad wrodzonych, niezgodnych z życiem.
Jednak w okresie przygotowania do operacji, w wyniku leczenia i wyeliminowania objawów, wiele bezwzględnych przeciwwskazań stało się względne.
Przeszczep nerki
Szczególnie ważne w medycynie jest przeszczep nerki. Ponieważ jest to para narządów, gdy jest usuwany z dawcy, nie ma żadnych zaburzeń w funkcjonowaniu organizmu, które zagraża jego życiu. Ze względu na specyfikę dostarczania krwi, przeszczepiona nerka jest dobrze ugruntowana u biorców. Po raz pierwszy eksperymenty na przeszczepie nerki przeprowadzono u zwierząt w 1902 roku przez badacza E. Ulman. W trakcie przeszczepu biorca, nawet w przypadku braku wspierających procedur w celu zapobiegania odrzuceniu obcych narządów, żył nieznacznie powyżej sześciu miesięcy. Początkowo przeszczepiono nerkę do uda, ale później wraz z rozwojem operacji rozpoczęto operacje przeszczepiania do miednicy, ta technika jest nadal praktykowana. Pierwsze przeszczepy nerki przeprowadzono w 1954 roku między bliźniakami identycznymi. Następnie w 1959 r. Przeprowadzono eksperyment transplantacyjny nerek na króliki i bliźniaki, a technikę stosowano w celu przeciwdziałania odrzuceniu przeszczepu i okazała się skuteczna w praktyce. Odkryto nowe czynniki, które mogą blokować naturalne mechanizmy ciała, w tym odkrycie azatiopryny, która hamuje obronę układu odpornościowego organizmu. Od tego czasu substancje immunosupresyjne stały się szeroko stosowane w transplantologii.
Ochrony narządów
Każdy ważny narząd, przeznaczony do przeszczepu, bez podawania krwi i tlenu, podlega nieodwracalnym zmianom, po czym uważa się, że jest on nieodpowiedni do przeszczepu. Dla wszystkich narządów ten okres oblicza się na różne sposoby – na czas serca jest mierzony w minutach, dla nerek – kilka godzin. Dlatego głównym zadaniem transplantologii jest zachowanie narządów i utrzymanie ich zdolności do przeszczepu w inny organizm. Aby rozwiązać ten problem, stosuje się konserwę, która polega na dostarczeniu organizmowi tlenu i chłodzenia. Tak więc nerki mogą być przechowywane przez kilka dni. Ochrony narządu pozwalają zwiększyć czas jego badania i doboru odbiorców.
Każdy z narządów po jego otrzymaniu jest koniecznie poddawany konserwacji, w tym celu jest on umieszczany w pojemniku z jałowym lodem, po czym jest konserwowany specjalnym roztworem w temperaturze powyżej 40 stopni Celsjusza. Najczęściej w tym celu stosuje się roztwór zwany Custodiol. Perfuzja jest uważana za kompletną, jeśli z ujść żył przeszczepu wydaje się czystym roztworem konserwującym bez żadnych zanieczyszczeń krwi. Następnie organ umieszcza się w roztworze konserwującym, gdzie pozostawia się do czasu wykonania operacji.
Odrzucenie graftu
Kiedy transplantacja jest przeszczepiona do organizmu biorcy, staje się obiektem odpowiedzi immunologicznej organizmu. W wyniku reakcji ochronnej układu immunologicznego biorcy na proces komórkowy następuje szereg procesów, które prowadzą do odrzucenia przeszczepionego narządu. Procesy te są wyjaśnione przez rozwój swoistych przeciwciał donorowych, jak również antygeny układu odpornościowego biorcy. Są dwa rodzaje odrzucenia – humoralne i super-szybkie. W ostrych formach pojawiają się zarówno mechanizmy odrzucania.
Rehabilitacja i leczenie immunosupresyjne
W celu uniknięcia tego działania niepożądanego, zaleca się leczenie immunosupresyjne w zależności od rodzaju wykonywanej operacji, grupy krwi, stopnia zgodności dawcy i biorcy oraz stanu pacjenta. Najmniejsze odrzucenie obserwuje się w powiązanych przeszczepach narządów i tkanek, ponieważ w tym przypadku z reguły 3-4 antygenów z 6 przypadków. Dlatego też wymagana jest mniejsza dawka leków immunosupresyjnych. Najlepszym wskaźnikiem przeżycia jest transplantacja wątroby. Praktyka pokazuje, że organy wykazują więcej niż dziesięć lat przeżycia po operacji u 70% pacjentów. W wyniku długotrwałej interakcji biorcy i przeszczepu następuje mikrochimerizm, który pozwala stopniowo zmniejszać dawkę leków immunosupresyjnych w celu całkowitego odrzucenia wraz z upływem czasu.